Эффективные средства для предотвращения пролежней. Пролежни: профилактика. Лечение пролежней у лежачих больных
Пролежни представляют собой изменения мягких тканей тела, развивающиеся в результате продолжительного нарушения их питания и сдавливания. Это приводит к раздражению, отслоению кожи, появлению ран и омертвлению тканей. Глубина поражения в тяжелых случаях может достигать мышечного слоя, сухожилий и костной ткани.
Почему возникают пролежни?Пролежни – это отнюдь не участь только ослабленных лежачих больных, они могут образовываться вследствие любого внешнего давления, особенно часто – на участках костных выступов. Например, пролежни нередко формируются у больных с переломами при давлении чрезмерно тугой или неровной гипсовой повязки, что ограничивает кровообращение. Известны случаи возникновения пролежней в ротовой полости в результате давления . Но все же чаще всего такие осложнения наблюдаются у оперированных или травматологических больных, долгое время находящихся в вынужденном положении и получающих недостаточный уход.
Профилактика образования пролежней у лежачих больных
Для профилактики пролежней, и в домашних условиях, и в больнице, необходимо, прежде всего, обеспечить больному правильный и тщательный сторонний уход. Причем меры по предотвращению пролежней должны активно проводиться уже с первых дней заболевания. Рассмотрим основные мероприятия и средства для профилактики возникновения пролежней:
- Одним из главных правил является периодическая смена положения больного в постели (каждые 2-3 часа, не менее 8 раз в сутки). Все перемещения должны осуществляться с предельной осторожностью, чтобы не допускалось трение или растяжение кожных покровов. Облегчается задача при использовании специальной кровати.
- Рекомендуется применять для пациента матрас для профилактики пролежней (противопролежневый матрас). Наибольшее распространение получили два вида таких матрасов – ячеистый и баллонный. Принцип работы этих матрасов основано на постоянном изменении давления на тело в разных зонах благодаря регулярному нагнетанию воздуха и его сдуванию в специальных камерах (баллонах, ячейках). Это позволяет сохранить нормальное кровообращение в сдавливаемых тканях, тем самым ликвидируя причину образования пролежней.
- Для уменьшения давления на мягкие ткани в наиболее уязвимых у пациента областях следует подкладывать специальные резиновые круги, подушки, поролоновые подкладки и т.п.
- Необходимо следить за тем, чтобы простынь на постели пациента не скатывалась в складки, а на нательном белье не было грубых швов. Мокрое, загрязненное постельное и нательное белье должно незамедлительно заменяться.
- В помещении, где находится больной, следует поддерживать нормальную температуру и влажность воздуха, регулярно проветривать и проводить уборку.
Дополнительные меры профилактики пролежней
Важнейшей мерой профилактики пролежней является уход за кожей. Нужно следить за тем, чтобы кожа больного всегда была чистой, не влажной и не пересушенной. Для этого следует выполнять следующее:

Пролежни (гангренамягкихтканей - кожи, подкожной клетчатки и др.) образуются в результате нервно-трофических изменений или нарушений кровообращения у ослабленных и тяжелых больных (особенно с повреждениями спинного мозга) на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели.
В значительном числе случаев пролежни можно рассматривать как осложнение недостаточно качественного ухода.
При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области крестца, пяток, затылка, где чаще всего и образуются пролежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др.).
Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения.
Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса.
Образование пролежней происходит постепенно. Больной может предъявить жалобы на боли в поясничной области. Визуально вначале на поверхности кожи в местах сдавливания тканей появляется покраснение, цианоз, развивается отек кожи вследствие застоя венозной крови (стадия ишемии ). Это обратимая стадия развития пролежня, когда устранение сдавливающего фактора и минимальный объем лечебного пособия нормализует изменения кожных покровов. Затем, вследствие грубых нарушений микроциркуляции преимущественно на уровне артериол начинает отслаиваться эпидермис (мацерация), некротизируется кожа, несмотря на ее достаточно высокую устойчивость к гипоксии (стадия поверхностного некроза ). Позднее некротизируются жировая клетчатка, фасции с последующим отделением некротических тканей и образованием глубокой раны. В ряде случаев на дне раны определяется участок обнаженной кости. При присоединении раневой инфекции рана становится гнойной (стадия гнойного расплавления ).
Для объективизации степени риска развития пролежней предложена шкала ВАТЕРЛОУ и шкала Norton.
Пролежни достаточно плохо поддаются лечению, в связи с чем профилактика данного осложнения имеет первостепенное значение.
Мероприятия по профилактике и лечению пролежней регламентированы ОСТом «Протокол ведения больных. Пролежни» и утверждены приказом МЗ РФ № 123 от 17.04.02 г.
Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. Наиболее известной является система одноразовой санитарной гигиены EURON, включающая различные прокладки с поглощающими слоями разной степени впитываемости; целлюлозные простыни, не образующие складок; влажные бактерицидные салфетки и др.
Профилактика пролежней
С целью профилактики пролежней необходимо:
Исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем;
Постельное белье должно быть без рубцов, заплаток, пуговиц;
Область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом;
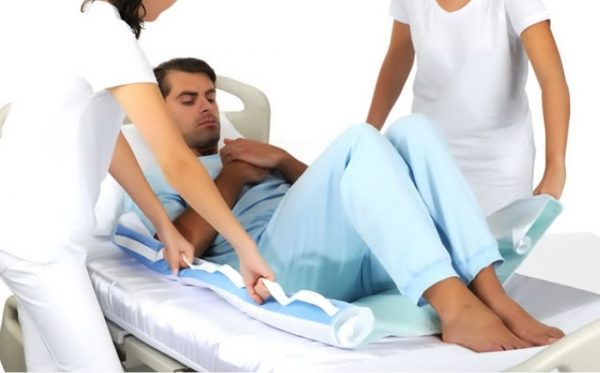
Необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием;
Несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела (на одном, другом боку, положение ФАУЛЕРА с упором для ног и др.); для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.;
При поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями (например, мазью «ПАНТЕТОЛ»); при избыточно влажной коже последнюю протирают мягкой салфеткой, обрабатывают препаратами типа «БЕПАНТЕН», «ВАЗА-ПЕНА»;
При недержании мочи и кала использовать эффективные моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.;
Обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств.
При первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого калия, проводить кварцевание.
При развитии пролежня – его обрабатывают 0,5% раствором калия перманганата. При присоединении инфекции рану обрабатывают антисептическими препаратами, в том числе мазевыми; ферментами; веществами, стимулирующими репаративные процессы (СОЛКОСЕРИЛ, АЦЕРБИН, ИРУКСОЛ, АРГОСУЛЬФАН, БЕПАНТЕН ПЛЮС, БАКТРОБАН и др.). Хорошо зарекомендовало себя использование раствора или геля цинка гиалуроната (куриозин). Препарат обладает обезболивающим, антибактериальным эффектами, стимулирует процессы заживления, предотвращает присыхание перевязочного материала и травмирование грануляций. При выраженном компоненте показана хирургическая некрэктомия. При наличии обильного гнойного отделяемого и снижении репаративных процессов могут быть использованы углеродные сорбционные повязки (КАРБОНИКУС С» и др.). При грамотно проведенных лечебных мероприятиях пролежень заживает вторичным натяжением.
Профилактика пролежней является важной частью ежедневного ухода за лежачими больными. Независимо от того, парализован ли человек навсегда или это состояние временное, тщательный уход за кожей должен осуществляться постоянно. Ведь пролежни появляются быстро, а их лечение может оказаться длительным и непростым.
1 Причины появления пролежней
Пролежни являют собой омертвение кожи. Они появляются в результате длительного сдавливания и нарушения кровообращения в определенных частях тела. Чаще всего они возникают у лежачих больных. Ведь если человек парализован, определенные зоны находятся под большим давлением. И если это давление периодически не убирать, то развивается ишемия, которая впоследствии может перейти в некроз тканей.
В зависимости от положения больного пролежни могут возникать в разных местах. При положении на спине самое большое давление идет на крестец, ягодицы, пятки, локти, лопатки и затылок. Если человек лежит на животе, в зону риска попадают подвздошные кости, колени и скулы. Постоянное положение на боку может привести к появлению пролежней на лодыжках и подвздошных костях. Кроме того, они могут возникать и в местах соприкасания ног, к примеру в коленях.
2 Профилактика
Профилактика пролежней не так проста, как кажется на первый взгляд. Чтобы не допустить их возникновения, следует предпринять массу усилий, которые касаются не только ухода за кожей и одеждой больного, но и организации правильного питания и распорядка дня. Желательно разработать алгоритм действий, чтобы можно было максимально исключить все факторы риска возникновения данного осложнения.
Алгоритм профилактики пролежней у лежачих больных предусматривает обязательный осмотр всех рискованных зон с учетом вынужденного положения. Медицинская сестра должна следить за состоянием больного.
Хронические заболевания, серьезные травмы вынуждают человека долгое время быть прикованным к постели. От правильного ухода за больными зависит качество их жизни и скорость выздоровления.
Особенно часто подвергаются травмам пожилые люди. При переломе шейки бедра они достаточно долгое время вынуждены соблюдать постельный режим. Ограниченная подвижность, плохое питание, недолжный уход вызывают у лежачих больных появление пролежней.
Важной задачей медицинской сестры, которая ухаживает за обездвиженным пациентом, является профилактика пролежней, мышечной атрофии. Правильно построенный поведенческий алгоритм по уходу за больным человеком поможет снизить риск образования или полностью избавить от появления пролежней.
Причины появления пролежней
Пролежни образуются на мягких тканях тела в результате их омертвения (некроза). Это происходит по причине постоянного давления на определенную область. Такое воздействие нарушает кровообращение в мелких капиллярах.
В дальнейшем, происходит поражение более крупных сосудов. Чаще всего воспаление появляется на участках, подвергающихся постоянному контакту с постельным бельём. Выступающие области костей вдавливают мягкие ткани в поверхность, на которой находится больной.
В основном страдают следующие части тела:
- крестец и область ягодиц;
- область большого вертела бедренной кости;
- локти, колени, пятки.
Некроз тканей может появиться вследствие давления гипсовой повязки, наложенной на область перелома шейки бедра. Чем дольше происходит давление, тем глубже поражаются ткани.
Факторы риска
Существуют внешние обратимые, необратимые и внутренние причины образования пролежней.
Обратимые причины
К обратимым причинам относятся следующие:
- плохо организованный гигиенический уход;
- неправильно подобранные средства фиксации;
- травмы, которым подвергался пациент (позвоночника, перелом шейки бедра, тазовых костей);
- постельное и нательное белье, которое имеет складки и натирает области давления тела на поверхность кровати;
- неправильное передвижение больного;
- лекарственные средства.
Необратимые причины
Основная необратимая причина появления пролежней — проведение оперативного вмешательства, которое продолжается более двух часов. Также опасность представляют такие состояния, при которых пациент вынужден находиться в обездвиженном состоянии довольно продолжительное время.
Внутренние причины
К обратимым внутренним причинам относятся следующие:
- тучность или излишняя худоба;
- продолжительное ограничение подвижности;
- анемия;
- недостаточное белковое питания;
- неконтролируемое мочеиспускание и дефекации;
- сухая, тонкая кожа;
- состояние комы.
К необратимым причинами появления пролежней относится старческий возраст.
Для того чтобы снизить риск образования пролежней, необходимо правильно выстроить план профилактических мероприятий.
Профилактика
План по профилактике пролежней включает в себя регулярное изменение положения лежачего или сидячего больного. Обязательно нужно переворачивать пациента не менее 12 раз в день через каждые два часа.
Постоянное изменение положения является основой профилактики.
В план по проведению профилактики пролежней обязательно должны быть включены гигиенические процедуры. Роль медицинской сестры состоит в правильном проведении адекватных противопролежневых мероприятий:
- перемещение и размещение больных на кровати или кресле должно быть таким, чтобы как можно меньше оказывалось трение и сдвигание мягких тканей;
- необходим внимательный осмотр костных выступов, чтобы вовремя провести лечение начинающегося некроза;
- гигиена кожи должна включать процедуры по обеспечению чистоты и достаточной влажности;
- больные должны быть обеспечены полноценным питанием, с обязательным содержанием белковой пищи;
- необходимо обучать больных способам самопомощи по передвижению, смене положения;
- медицинский персонал должен обучить близких людей основам ухода за неподвижными или малоподвижными больными.
В план по перемещению больных включают несколько видов изменения положения тела. Их проводят в течение суток начиная с 8 утра:
- положение Фаулера;
- поворот на левый бок;
- поворот на правый бок;
- положение Фаулера;
- положение Симса.

В обязанности медицинской сестры входит внимательный осмотр кожных покровов, очищение кожи от загрязнений, смена подгузников, лечение по предписанию врача поврежденных участков. В план по профилактике некроза у лежачих больных входит специальный массаж (если нет противопоказаний), который проводится четыре раза в день около зон риска.
В медицинских учреждениях используются специальные средства:
- противопролежневые матрасы;
- поролоновые подушки;
- впитывающие одноразовые простыни;
- специальные приспособления для самостоятельной смены положения больным.
В карте медицинского персонала по уходу за неподвижными больными включены три пункта: разрешительное согласие лежачих больных на рекомендуемый план профилактических мероприятий; оценочный пункт по риску развития и определению степени пролежня; противопролежневое лечение и уход.
Особенности ухода за пациентами с переломом шейки бедра
Перелом шейки бедра — самая частая травма у женщин, которые вступили в период менопаузы. Патология возникает по причине какого-либо удара (падения). При такой патологии, как остеопороз, переломы случаются очень часто. Это заболевание является основной их причиной.
При переломе нарушается целостность в области шейки бедра, головки, большого вертела бедренной кости. Симптомами перелома являются следующие жалобы больных:
- боль в паховой области, которая усиливается при движении;
- ротация стопы сломанной ноги наружу;
- условное укорочение конечности;
- невозможность оторвать пятку от опоры.
Некоторые больные с переломом шейки бедра какое-то время могут передвигаться самостоятельно. Боль в паху и в области большого вертела бедренной кости не сильная. Но в любом случае больного лучше уложить в кровать, вызвать скорую помощь.
После того как будет установлен точный диагноз, пострадавшего госпитализируют. В большинстве случаев проводится оперативное лечение. Но очень пожилым пациентам, которые получили травму, назначают консервативную терапию и домашний уход.
После перелома больные испытывают незначительную, но постоянную боль в паху. Она вызывает у них дискомфорт, они становятся раздражительными. Осложняется лечение таких людей отсутствием с ними психологического контакта.
Как правило, в начале заболевания у пациентов наблюдается недержание мочи, кала. Для решения проблемы им необходим адекватный уход и лечение, определенная помощь. Через незначительный период проблема исчезает (при условии нормального функционирования мочевого пузыря и дефекации).
Но самой главной угрозой являются пролежни. Основными областями образования воспалений являются крестец и пятка сломанной ноги. Таким пациентам необходимы выполнения профилактических мероприятий.
Самый эффективный алгоритм профилактики для лежачих больных – постоянная смена положения. Но повороты на здоровую сторону вызывают нестерпимую боль в области перелома шейки бедра. Часто из-за этого возникают сложности выполнения перемещений больного в нужное положение.
В области крестца необходимо внимательно осматривать и обрабатывать кожу, производить частую смену белья. При первых признаках некроза тканей использовать подсушивающие мази, присыпки, проводить соответствующее лечение.
Пациенты с переломом шейки бедра являются тяжелобольными, и для выполнения профилактики некроза тканей у таких лежачих больных огромную роль играет профессиональный медицинский уход.
Изъязвления кожи могут быть вызваны загрязнениями, мочой, калом, повышенной влажностью. Уход за кожными покровами должен быть мягким неагрессивным. Влажную кожу надо аккуратно подсушивать, а если она сухая, то увлажнять.

Если не удалось избежать воспаления, то для восстановления кровообращение рану необходимо очистить. Некроз можно удалить хирургическим путём или использовать специальную мазь.
Для переворачивания больных с переломом шейки бедра используют обезболивающие средства. Они применяются в форме инъекций, таблеток, или в сочетании. В качестве профилактического средства используется массаж.
Легкие поглаживающие массажные движения устраняют застой крови в сломанной ноге, улучшают трофику тканей, снижает риск образования воспалений. Уход и лечение пациентов с переломом должен начинаться с первых дней.
Важную роль в профилактике играет лечебная и дыхательная гимнастика. Физические нагрузки должны производиться сначала здоровой ногой, а после замены сустава и больной.
Для стимуляции самостоятельного движения необходимо сделать над кроватью перекладину, до которой больной может дотянуться, что сменить положение из положения лежа. Больные с переломом могут безболезненно поднимать вверх, вперед и вниз на бок.
Если реабилитация пациента проходит без осложнений, то на пятый день его уже можно посадить в кровати. Через две недели больной уже может стоять с поддержкой. Ещё через неделю он должен пробовать самостоятельно ходить.
Заключение
Уход за лежачими больными имеет свои особенности. Важно знать правила, которые помогут избежать осложнений, некроза и изъязвления мягких тканей. Если соблюдать рекомендации по уходу, создать больному комфортные условия, то повышается вероятность его быстрого выздоровления.
Пролежнями называют асептический некроз кожи и расположенных ниже тканей, который развивается вследствие нарушения микроциркуляции и нервной трофики при длительном сдавливании.
Стадии пролежней
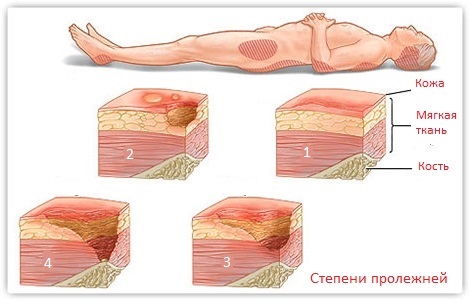
Для определения размеров пролежней существует классификация, делящая пролежни на пять степеней в зависимости от глубины повреждения ткани.- 1) Наблюдается стойкая гиперемия, которая не проходит после отмены давления. Кожный покров еще не теряет целостности, но возможно повышение температуры.
- 2) Незначительное нарушение кожных покровов с отслойкой эпидермиса и вовлечением подкожной клетчатки. Устойчивое покраснение и припухлость участка кожи.
- 3) Разрушение дермы – соединительнотканной части кожи, лежащей между эпидермисом и органами.
- 4) Пролежень приобретает вид раны в результате полного разрушения кожного покрова и задевания мышечной ткани.
- 5) Повреждение всех мягких тканей между кожей и костью вплоть до обнажения последней.
Она четко отражает динамику местных преобразований в области некроза:
- 1 степень – эритема, предшествующая образованию язвы, но не переходящая на участки нормальной кожи;
- 2 степень – незначительное убавление толщины кожи, что обусловлено дефектом эпидермиса или дермы; язва расположена сверху, имеет вид ссадинки или небольшого углубления;
- 3 степень – утеря толщины кожи вплоть до фасции из-за некроза нижних тканей;
- 4 степень – потеря толщи кожи в полном объеме с деформацией мышц, сухожилий, костей, связок, суставных капсул.
Причины пролежней у лежачих больных
Причины возникновения пролежневых язв у лежачих больных можно условно разделить на: экзогенные (внешние), эндогенные, или внутренние, а также смешанные.К экзогенным относят:
1) Продолжительное и усиленное влияние внешних механических факторов:
- сдавливание тканей гипсовой повязкой;
- неправильно подобранные корсеты, протезы;
- складки одежды и простыни;
3) Плохой уход за больным человеком;
4) Нахождение в вынужденной позе в течение значительного времени (операции, травмы).
Эндогенные факторы:
- выраженные нейротрофические расстройства;
- острое нарушение кровообращения ();
- слишком большой или малый вес;
- онкологическая патология;
- нарушение спинного мозга или крупных нервов;
- сахарный диабет;
- нарушение мочеиспускания и акта дефекации;
- иммунодефицитное состояние;
- облитерирующие заболевания;
- водно-электролитные нарушения.
Продолжительная компрессия тканей в данном случае приводит к ишемическому повреждению кожи в районе костных выступов и появлению некротических участков. К причинам следует отнести и возраст, так как в почтенные годы риск развития асептического некроза возрастает во много раз.
Лечение пролежней у лежачих больных в домашних условиях
Лечение пролежней у лежачих больных должно быть комплексным и выполняться на должном уровне, так как данные дефекты очень часто приводят к серьезным осложнениям. По своей сути лечебное вмешательство состоит из трех компонентов:- предотвращение непрерывного давления;
- местное лечение;
- терапия основного заболевания.
- сухая - увлажняющие препараты;
- жирная - спиртосодержащие препараты;
- влажная - присыпки, тальк.
С этой же целью используются матрацы и подушки с пеной, воздухом или водой внутри. Таким образом пораженные места освобождаются от сдавливания и восстанавливается кровообращение.

Местное лечение подразумевает старательный туалет зоны измененной кожи, применение различных медицинских препаратов в зависимости от стадии заболевания, которые способствуют отторжению некротических масс. Для этого используют мази на гидрофильной основе для обеспечения дегидратации и ускорения процессов заживления, повязки с гипертоническим раствором, протеолитические ферменты. Также хорошо помогает присыпка Ксероформ.
Рассмотрим популярные антисептические повязки, мази и крема, их назначают в зависимости от стадии пролежней и площади поражения. Перед покупкой проконсультируйтесь лечащим врачом.
Повязки:
- Tegaderm;
- Hydrofilm;
- Cosmopor;
- Blisterfilm.
- Левомеколь;
- Метронидазоловый гель;
- Мазь Ируксол;
- Аргосульфан крем.
Из физиотерапевтических методов в лечении пролежней используют: ультрафиолетовое излучение, фонофорезз антисептиками, электростатический душ (воздействие постоянного электрического поля высокого напряжения), электрофорез антибиотиков, низкоинтенсивное лазерное излучение.
При гнойных осложнениях или больших за площадью пролежнях показано хирургическое вмешательство. Обычно оно необходимо на последних стадиях.
Чем лечить пролежни у лежачего больного, и как проводить профилактику:
Профилактика пролежней у лежачих больных
Профилактика пролежней – это комплексные меры по уходу за больным человеком, зависящие от квалифицированного лечения основного заболевания, что вызвало общее тяжелое состояние.Для профилактики пролежневых язв у лежачих больных необходимо:
- 1) Уменьшить давление на ткани в наиболее уязвимых местах при помощи резиновых кругов, подушек и других специальных средств;
- 2) Переворачивать больного человека не меньше 10 раз в сутки;
- 3) Следить за нательным и постельным бельем, чтобы оно было мягким и не собиралось в складки;
- 4) Поддерживать чистоту кожи;
- 5) Своевременно менять дренажные трубки в ране;
- 6) Обеспечить полноценное питание и обильное питье;
- 7) Поддерживать оптимальный температурный режим в помещении (при перегреве риск возникновения пролежней усиливается);
- 8) Устраивать воздушные ванны;
- 9) Использовать подгузники и подкладки для ограничения растекания мочи при ее недержании.

